A medida que Estados Unidos lucha por frenar la propagación del nuevo y altamente contagioso coronavirus, el número de trabajadores de salud a los que se les ordenó cuarentena por posible exposición a un paciente infectado está aumentando a un ritmo exponencial.
Por poner un ejemplo, sólo en Vacaville, California —donde se documentó por primera vez la transmisión comunitaria en el país— hay más de 200 médicos, enfermeras y asistentes en cuarentena, inhabilitados para trabajar por semanas.
Sigue aquí nuestra cobertura minuto a minuto de la pandemia
En California, se ordenó a docenas de trabajadores de salud que regresen a sus hogares debido a posibles contagios, en respuesta a más de 80 casos confirmados hasta el domingo 8 de marzo por la tarde. En Kirkland, Washington, más de una cuarta parte del departamento de bomberos de la ciudad está en cuarentena después de haber estado expuestos a pacientes infectados en el hogar de adultos mayores Life Care Center.
Con los casos confirmados de covid-19 multiplicándose cada día, estas cuarentenas masivas podrían dejar rápidamente al sistema de salud con poco personal y abrumado.
La situación ha provocado un debate en la comunidad que brinda atención a la salud sobre qué estándares deben usar las instalaciones médicas antes de ordenar a los trabajadores una cuarentena, y qué protocolos de seguridad deben ser comunes en las clínicas y salas de emergencias.
¿Tienes síntomas de coronavirus? Quédate en casa y sigue estos consejos
La doctora Jennifer Nuzzo, investigadora principal del Centro Johns Hopkins para la Seguridad de la Salud, se encuentra entre los que argumentan que los hospitales necesitan cambiar de rumbo.
"Simplemente no es sostenible pensar que cada vez que un trabajador de salud está expuesto tiene que permanecer en cuarentena 14 días. Nos vamos a quedar sin trabajadores de la salud ", dijo Nuzzo. Cualquier persona que muestre signos de infección debe quedarse en casa, agregó, pero los proveedores que pueden haber estado expuestos, pero no tienen síntomas, no necesariamente deben dejar de trabajar.
Nuzzo y otros expertos dicen que la respuesta se reduce a un cuidadoso equilibrio entre la ciencia y la necesidad de mantener un sistema de atención médica en funcionamiento.
Si bien se supone que los hospitales están preparados para tal situación, dijo Nuzzo, sus planes a menudo se quedan cortos. "En ausencia de cualquier crisis inminente de salud pública, puede que no sea una de sus prioridades", dijo. De 2003 a 2019, los fondos federales para el Programa de Preparación para Hospitales se redujeron casi a la mitad.
En el norte de California, la exposición potencial al nuevo coronavirus se exacerbó porque los hospitales no sabían que el virus se estaba propagando en la comunidad. También porque los protocolos federales al principio limitaban las pruebas a pacientes que habían viajado a un país donde el virus ya estaba circulando, o los que habían estado en contacto con una persona con la infección diagnosticada.
Disminución de la exposición accidental
Ahora que la enfermedad ha comenzado a extenderse por la comunidad, cualquier paciente con síntomas respiratorios podría infectarse, aunque los funcionarios de salud señalan que la probabilidad sigue siendo baja. A medida que los proveedores comienzan a usar equipo de protección de rutina y emplean protocolos de seguridad estrictos, la exposición accidental debe disminuir.
El caso de Vacaville ofrece una visión clara de las consecuencias de los protocolos de prueba estrechos establecidos inicialmente por los Centros para el Control y Prevención de Enfermedades (CDC). Cuando el 15 de febrero una mujer ingresó en el Hospital NorthBay VacaValley con síntomas respiratorios, decenas de trabajadores del hospital entraron y salieron de su habitación realizando tareas diarias. Días después, a medida que su condición empeoraba, la enviaron al Centro Médico UC Davis, donde otras decenas de empleados estuvieron potencialmente expuestos.
Debido a que la mujer no cumplía con los criterios de prueba establecidos en ese momento, UC Davis tardó días en obtener la aprobación para evaluarla para coronavirus. Después que la prueba dio positivo, unos 100 trabajadores de North Bay fueron enviados a cuarentena por 14 días. En UC Davis, 36 enfermeras adicionales y otros 88 empleados también fueron puestos en cuarentena, según los sindicatos que representan a esos trabajadores.
Te contamos cómo puedes prepararte para una autocuarentena
"No estamos acostumbrados a preocuparnos, incluso antes de hacer la evaluación, [sobre] si el paciente es infeccioso y podría infectar a los trabajadores del hospital", dijo la doctora Kristi Koenig, directora médica de EMS del condado de San Diego.
Koening dijo que esto comenzó a evolucionar durante el brote de ébola de 2014. Los hospitales deberían colocar mascarillas de manera rutinaria a los pacientes que ingresan con síntomas respiratorios, dijo, ya que cualquier paciente podría tener una enfermedad infecciosa como la tuberculosis.
Sin embargo, los proveedores no suelen pensar en esos términos. "Nos hemos ablandado porque 100 años atrás los asesinos eran los agentes infecciosos. Ahora son las enfermedades cardíacas y la diabetes”, dijo el doctor Michael Wilkes, profesor de la Escuela de Medicina de UC Davis.
Frente a este nuevo riesgo de infección, muchos hospitales están capacitando rápidamente a los trabajadores en las precauciones de seguridad, como la forma de ponerse y quitarse correctamente el equipo de protección personal.
Telemedicina
Sutter Health, que tiene 24 hospitales en el norte de California, comenzó a aumentar su sistema de gestión de emergencias hace cinco semanas en preparación para covid-19. Antes de ir a la sala de emergencias, se les pide a los pacientes que llamen a una línea directa para ser evaluados por una enfermera o un sistema automatizado diseñado para detectar los síntomas del virus. A los que tienen síntomas probables se los guía hacia una cita de telemedicina a menos que necesiten internación.
Cualquier persona que llegue a la sala de emergencias de Sutter con signos de infección respiratoria recibe una máscara y es aislada. "Una secreción nasal y una tos no te dicen mucho. Podría ser un resfriado, podría ser una gripe, y en este clima podrían ser alergias", dijo el doctor Bill Isenberg, jefe de calidad y seguridad de Sutter. Al paciente lo examina un médico o enfermera con equipo de protección, que incluye máscara, bata y gafas N95, para evaluar los síntomas. Si se sospecha de covid-19, el paciente se traslada a una habitación privada.
Sutter ha tratado a varios pacientes con coronavirus que llegaron de la Base de la Fuerza Aérea de Travis, que albergó a los evacuados del crucero Diamond Princess en cuarentena frente a las costas de Japón después que se detectara un brote a bordo. Los pacientes de Sutter fueron colocados en salas de presión negativa para que el aire contaminado no circulara al resto del hospital, y el personal utilizó una antesala para quitarse las batas y las máscaras.
"Hacemos todo lo humanamente posible para minimizar la cantidad de personas que tienen que entrar [a la sala]", dijo Isenberg. Aun así, dijo, algunos trabajadores han sido puestos en cuarentena; Sutter no reveló el total.
No todos los hospitales se están adaptando tan rápido. National Nurses United, el sindicato que representa a más de 150,000 enfermeras, realizó hace pocos días una conferencia de prensa para pedir a los hospitales que protejan mejor a sus trabajadores.
De las 6,500 enfermeras que participaron en una encuesta que distribuyó el sindicato, menos de la mitad dijeron que habían recibido instrucciones sobre cómo reconocer y responder a posibles casos de covid-19. Solo el 30% dijo que su empleador tenía suficiente equipo de protección a mano para proteger al personal en caso de un aumento de pacientes infectados.
A medida que el virus continúa propagándose, los hospitales deberían estar almacenando estos equipos, analizando cómo agregar camas y planificando la escasez de personal, dijo el doctor Richard Waldhorn, profesor de medicina en la Universidad de Georgetown y académico colaborador de Johns Hopkins, quien recientemente fue coautor de las recomendaciones para hospitales sobre cómo prepararse para una pandemia de covid-19.
Los hospitales ya deberían ser proveedores de capacitación para asumir tareas ampliadas, dijo Waldhorn. Si un hospital está abrumado, el Cuerpo Médico de Reserva (Medical Reserve Corps) puede movilizarse, al igual que las redes de proveedores que se han ofrecido como voluntarios para ayudar en situaciones de emergencia. Una vez que los trabajadores enfermos se hayan recuperado, tendría sentido que traten a otros pacientes con coronavirus, ya que tendrán inmunidad.
Finalmente, a medida que la enfermedad se propaga más, la cuarentena simplemente deja de ser una prioridad, dijo Nina Fefferman, matemática y epidemióloga de la Universidad de Tennessee-Knoxville. "Hay un punto en el que dejamos de intentar poner en cuarentena a cualquiera y simplemente decimos: ok, habrá más muertes si el departamento de bomberos no puede combatir el fuego que por todos los que puedan contraer la enfermedad".
Esta información fue producida por Kaiser Health News, un programa editorialmente independiente de Ia Kaiser Family Foundation no relacionado con Kaiser Permanente.
20 enfermedades que transformaron al mundo: las epidemias más devastadoras de la historia (fotos)
Red Guard
Gripe de Hong Kong (1968). Esta enfermedad fue causada por el virus de influenza H3N2, que se propagó a varios continentes y todavía está en circulación. Se calcula que ha matado al menos a un millón de personas y así como los demás virus que causan infecciones respiratorias, afectó sobre todo a personas vulnerables (adultos mayores o niños muy pequeños). Esta lista esta basada en una investigación del portal de estadísticas
24/7 Wall St, que hizo el ranking basado la mortalidad de los brotes y su influencia histórica. En la fotografía, miembros de la Guardia Roja china protegidos con máscaras.
Ian Brodie/Getty Images
L0037329 Anti-cholera inoculation, Calcutta, 1894
Tercera pandemia de cólera (1852-1860). Se originó en India y se extendió por Asia, Europa, América y África. Se calcula que mató a cerca de un millón de personas. En el momento que la enfermedad afectaba a miles de personas en Reino Unido, John Snow, uno de los padres de la epidemiología moderna, llevó a cabo la investigación que finalmente llevaría a la conclusión de que el cólera se transmite por el agua. Esta es una enfermedad diarreica causada por una bacteria y causa deshidratación severa. La fotografía muestra a unos enfermos de cólera atendidos en Calcuta, India, a finales del siglo XIX.
Wellcome Library/Wikicommons
Skglb_works_train_1890-2.jpg
Gripe rusa (1889-1890). También se conoce como A H2N2. Afectó a Europa, Canadá y Groenlandia y mató a cerca de un millón de personas. Fue la primera gran epidemia que golpeó Europa después de que se establecieron los ferrocarriles. En 1889 ya había más de 125,000 millas de líneas ferroviarias, lo que permitió la propagación de la enfermedad.
Wikicommons
India Tuberculosis
Brote de tuberculosis (2012). Esta enfermedad es provocada por una bacteria que infecta los pulmones y otros órganos. Aunque fue controlada desde hace varias décadas, un brote reciente se propagó a casi todo el mundo y mató más de 1.3 millones de personas, especialmente en países con sistemas de salud poco desarrollados. En EEUU apenas se registran 11,000 casos por año. En la fotografa, un hospital que atendía enfermos de tubercolosis en Srinagar, India, en 2012.
Dar Yasin/AP
Cholera.jpg
Sexta pandemia de cólera (1899-1923). Comenzó a fines del siglo XIX en la provincia india de Bengala y mató a más de 800,000 en ese país antes de mudarse al Medio Oriente, el norte de África, Rusia y partes de Europa. En total dejó un millón y medio de fallecidos. La fotografía muestra la portada de un diario francés de la época.
Bibliothèque nationale de Franc/Wikicommons
1200px-H1N1_navbox.jpg
Gripe asiática (1957-1958). Este brote dejó cerca de dos millones de fallecidos en China, Singapur, Hong Kong y Estados Unidos. Fue generado por una cepa de versiones mixtas del virus H2N2 (en la foto), y gracias al rápido desarrollo de una vacuna y a la disponibilidad de antibióticos la propagación de la enfermedad fue limitada.
Cybercobra/Wikicommons
L0074651 Smallpox illustration, Japanese manuscript, c. 1720
Epidemia de viruela (735-737). Mató entre el 33% y el 60% de la población de Japón, el brote más grave que haya afectado a este país en su historia. La mayoría de los afectados fueron los niños y muchos libros médicos japoneses de la época incluían las instrucciones para proteger a los pequeños de la enfermedad.
Wellcome Library/Wikicommons
Hernán_Cortés_ontmoet_Montezuma_in_Tenochtitlan,_1519,_RP-P-1907-4758.jpg
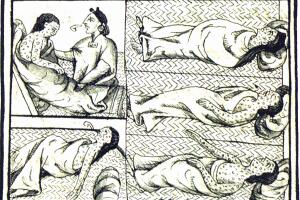
Cocoliztli (1576). ‘Plaga’, en lengua indígena, un brote catastrófico para los nativos en lo que hoy es México. La enfermedad, que causaba fiebres hemorrágicas y se transmitía por las ratas, se vio agravada por la sequía extrema y las duras condiciones de trabajo impuestas por los conquistadores españoles recién llegados. La imagen representa la llegada del conquistador español Hernán Cortés a lo que después se llamaría México.
Wikicommons
Azteken Pocken.jpg
La peste persa (1772-1773). La peste es una enfermedad infecciosa transmitida de animales a humanos a través de las pulgas y existen tres diferentes tipos: bubónica, neumónica y septicémica. Este brote afectó el Golfo Pérsico y se extendió a India y Bahréin, dejando al menos dos millones de muertos. Fue la primera vez que en la zona se implementaron prácticas de cuarentena, pero en algunos lugares fue demasiado tarde. En Basora, Irak, la plaga cobró la vida de 250,000 personas en 1773.
Bernardino de Sahagún/Wikimedia Commons
Red Cross At Work
Brote de tifus (1918-1922). Esta enfermedad cambió el curso de la Primera Guerra Mundial. Es causada por bacterias propagadas por pulgas y piojos y se extendió en las tropas Rusia al este de Europa. Junto a una serie de desastres militares, terminó diezmando a las fuerzas militares de ese país. Causó al menos 3 millones de muertos.
Hulton Archive/Getty Images
Marcus Aurelius
La plaga Antonine (Año 265). Fue una enfermedad que diezmó al ejército romano y obligó al emperador Marco Aurelio (en la foto) a usar tropas bajo los mandos germánicos para mantener el imperio. Fue el primer paso para apartar el poder romano en algunas zonas remotas del imperio.
Hulton Archive/Getty Images
Conquest-of-mexico-hernando-cortes-destroying-his-fleet-at-vera-cruz-1519-litho-nicholas-eustache-maurin_(Fineartamerica).jpg
Viruela en México (1519-1520). La destrucción causada por la conquista española en América se aceleró con el impacto de la viruela en la población indígena. Fue el comienzo de uno de los mayores eventos de despoblación en la historia de la humanidad. Mató entre 5 y 8 millones de personas. La imagen representa el encuentro entre Hernán Cortés y miembros del imperio azteca en 1519.
Nicholas Eustache/Wikicommons
Bugs, bugs bugs!!! - Flea eggs
La peste moderna (1894-1903). Esta peste de tipo bubónica afecto India, China y se propagó a otras zonas. Causó 10 millones de muertos, pero impulsó las investigaciones médicas. Varios equipos por separado descubrieron el papel de las pulgas en la transmisión y desarrollaron las primeras formas de inmunización.
FMT Fotografia/Getty Images/iStockphoto
Moctezuma_and_itzquauhtzin.jpg
Primera Cocoliztli (1545 a 1548). Esta epidemia mató a unos 15 millones de personas, cerca del 80% de la población nativa de México. "En términos absolutos y relativos, la epidemia de 1545 fue una de las peores catástrofes demográficas en la historia humana”, dijo Rodolfo Acuña-Soto, profesor de epidemiología en la Universidad Nacional Autónoma de México.
Bernardino de Sahagún/Wikicommons
No._50_Wexford-street_(rear),_Chinese_bedroom_from_Views_taken_during_Cleansing_Operations,_Quarantine_Area,_Sydney,_1900,_Vol._II_-_under_the_supervision_of_Mr_George_McCredie,_F.I.A.,_N.S.W._(5763761390).jpg
La tercera pandemia de peste bubónica (1855-1950). Dejó de 12 a 15 millones de personas muertas en todo el mundo. Se originó en la provincia china de Yunnan y se propagó a Hong Kong y Guangzhou, importantes centros de transporte que expandieron la enfermedad a todo el mundo a fines del siglo XIX. En ese momento la ciencia hacia un progreso significativo en la identificación de las pulgas como la causa. En la fotografía un área en cuarentena por la peste bubónica en Sidney, Australia, cerca de 1900.
Wikicommons
Ancient_sick_native_american.jpg
Brote de viruela entre los nativos americanos (siglo XVII). Dejó un estimado de 20 millones de muertos en América del Norte. Las enfermedades que llegaron en la colonia afectaron a una población que no estaba preparada físicamente para enfrentarlas. Esto contribuyó a la despoblación histórica de los nativos del nuevo mundo.
National Library of Medicine/Wikicommons
Nurses Care For Flu Victims
Gripe española de 1918 (1918-1919). Esta influenza del tipo H1N1 afectó Europa y EEUU, dejando alrededor de 50 millones de muertos. Fue uno de los eventos más catastróficos de la historia de la humanidad, pero contribuyó en los avances de la planificación de políticas públicas para evitar la propagación. El resultado de la muerte de tantos hombres por la gripe y la Primera Guerra Mundial impulsaron la incorporación de las mujeres en roles de liderazgo en todo el mundo. En la fotografía, un grupo de enfermeras atienden a los enfermos de gripe española en Lawrence, Massachusetts, 1918.
Hulton Archive/Getty Images
AIDS
Epidemia de VIH/sida (1960-presente). Este virus ataca el sistema inmune y lo debilita para que el cuerpo ya no pueda combatir infecciones. Ha matado a más de 39 millones de personas desde la década de 1960 y debido a que afectó primero a la comunidad gay, incentivó el estigma y la discriminación. El desarrollo de medicamentos antirretrovirales permite que las personas afectadas por la enfermedad sobrevivan. Las infecciones anuales por VIH disminuyeron en un 8% en EEUU y en un 18% a nivel mundial de 2010 a 2015. En África (en la fotografía) se registran el 70% de los casos de esta enfermedad.
OBED ZILWA/ASSOCIATED PRESS
1349_burning_of_Jews-European_chronicle_on_Black_Death.jpg
La peste negra (1346-1350). Mató entre 50 y 200 millones de personas en Europa, uno de los eventos más convulsivos de la historia. Esta peste bubónica agotó la fuerza laboral y los pocos trabajadores que sobrevivieron vieron un aumento drástico en sus salarios. Esto también causó una mayor fluidez en la economía y algunos historiadores creen que aceleró el fin del sistema feudal. Otra consecuencia desafortunada fue el aumento del antisemitismo, que se intensificó cuando se culpó a los judíos de la pandemia.
Wikicommons
Plaguet03.jpg
La plaga de Justiniano (541-542). Esta peste bubónica dejó al menos 100 millones de muertos en China, el norte de África y los países mediterráneos. Prácticamente destruyó el Imperio bizantino en el siglo VI, redujo el tamaño del ejército y su capacidad para oponerse a los enemigos. La disminución de la población no solo perjudicó a los militares, sino también a las estructuras económicas y administrativas del imperio, que comenzaron a colapsar.
Josse Lieferinxe/Wikicommons